El Alzheimer es la primera causa de demencia en las personas mayores, por lo que suele ocurrir a los 65 años.
Se produce paulatinamente y a medida que se avanza la enfermedad, se van deteriorando las capacidades cognitivas con afectación en la mayoría de los casos de la memoria episódica o la capacidad de tomar decisiones o llevar a cabo tareas cotidianas. También pueden surgir modificaciones en la personalidad, así como comenzar a comportarse de una manera problemática.

Sus síntomas más tempranos y notables es la pérdida de memoria y por lo general el paciente comienza a empeorar progresivamente mostrando problemas perceptivos, del lenguaje y emociones a medida que la enfermedad avanza.
La apatía es uno de los síntomas más frecuentes:
El enfermo pierde interés por el entorno y por las actividades espontáneas, carece de motivación y se muestra indiferente con el mundo que le rodea. En cambio, muchas veces el enfermo actúa de manera impulsiva y de forma irresponsable, no muestra tacto ni empatía y puede llegar a decir alguna afirmación sexual que no es propia de él. Su estado emocional varía desde los sentimientos depresivos hasta la alegría o euforia.
Alucinaciones:
Suelen ser de tipo visual, auditivo o una combinación de ambos, como por ejemplo, que el enfermo vea u oiga familiares ya fallecidos o incluso animales y objetos extraños difíciles de describir.
Deterioro motor:
El enfermo camina de un lado a otro, o sigue al cuidador a todas partes y lleva a cabo actividades reiteradas; También abre y cierra cajones o armarios, esconde objetos, emite gritos de queja o es incapaz de quedarse quieto.
Trastornos del sueño:
Entre los que destacan el sueño fragmentado, la dificultad para dormir, o despertarse muy temprano. También se puede producir la inversión del sueño, es decir, duerme durante el día y durante la noche se mantiene despierto.
Cambios en la conducta alimentaria:
Las dificultades a la hora de comer son diversas: pueden producirse modificaciones en la forma de alimentarse (problemas para masticar o tragar, aversión hacia la comida…), en la cantidad de alimento o en el proceso de comer (dificultades para utilizar los cubiertos, inquietud y agitación durante la comida…) así como en la predilección por un tipo de alimento.
Los síntomas psicológicos y conductuales (SPC):
Constituyen uno de los retos esenciales a los que se enfrentan tanto el enfermo como la familia y cuidadores. Por lo que los SPC ocasionan una disminución de calidad de vida tanto del paciente como del cuidador y familiares, así como un gran sufrimiento en todos ellos.
Causas de la Enfermedad del Alzheimer
Las causas de la Enfermedad del Alzheimer son diversas. La principal causa es una proteína anormal llamada péptido beta amiloide, la cual, induce la liberación de radicales libres y de mediadores de la inflamación que ejercen un efecto tóxico sobre las neuronas y también una acción trófica sobre las células gliales, cosa que amplifica el daño celular local.
Esto en el cerebro se ve a modo de formación de: ovillos neurofibriales, que es una masa retorcida de fibras formadas por neuronas muertas; y grandes grupos de placa amiloide, que son trozos cerosos de tejido no funcionales formados por beta amiloide en el espacio interneural. La placa amiloide no puede eliminarse del cerebro debido a que es insoluble, además, estas pueden volverse más densas, extenderse y por consiguiente dañar las neuronas circundantes.
La herencia genética es un causante determinante de la edad de inicio de la enfermedad. Aunque esta herencia genética no está presente en la mitad de los casos.
La dieta es un causante a tener en cuenta, los alimentos ricos en grasas saturadas y transaturadas, como carnes rojas, mantequilla, bollería, helados, etc, pueden ser dañinas. Los alimentos que contienen vitamina E, ácidos grasos Omega-3 y grasa no saturadas y no hidrogenadas, como aceite de girasol, aceite de oliva, frutos secos, semillas, carne blanca, pescado, huevos, etc, pueden proteger contra la enfermedad del Alzheimer.
Fases del Alzheimer
Aunque el Alzheimer afecta de forma distinta a cada persona, la evolución típica de la enfermedad se divide en sucesivas fases. Es importante recordar que las etapas son guías generales y que los síntomas varían mucho.
Al principio, la enfermedad sólo es observada por los familiares que descubren los problemas en los matices del comportamiento, al final, donde el enfermo, y es dependiente absolutamente de sus cuidadores. Hay diferentes formas de definir esos grados de evolución de la enfermedad, en general, basados en el grado de independencia, desde la forma inicial, donde el paciente es independiente, a las formas avanzadas, donde ya es absolutamente dependiente. Hay muchas clasificaciones de estas fases, quizás la más utilizada es la GDS (la escala de deterioro general). Esta escala clasifica a los enfermos desde el primer grado, donde no hay alteración cognitiva, hasta el grado 7, donde hay una dependencia completa, con incapacidad en el habla y necesidad de ayuda incluso en la alimentación.
Al principio se observa un paulatino deterioro en la memoria episódica. Por ello, norma
lemente, primera persona que se da cuenta de que “algo no va bien” es el familiar y suele existir una negación del paciente ante aquello que observa el familiar.
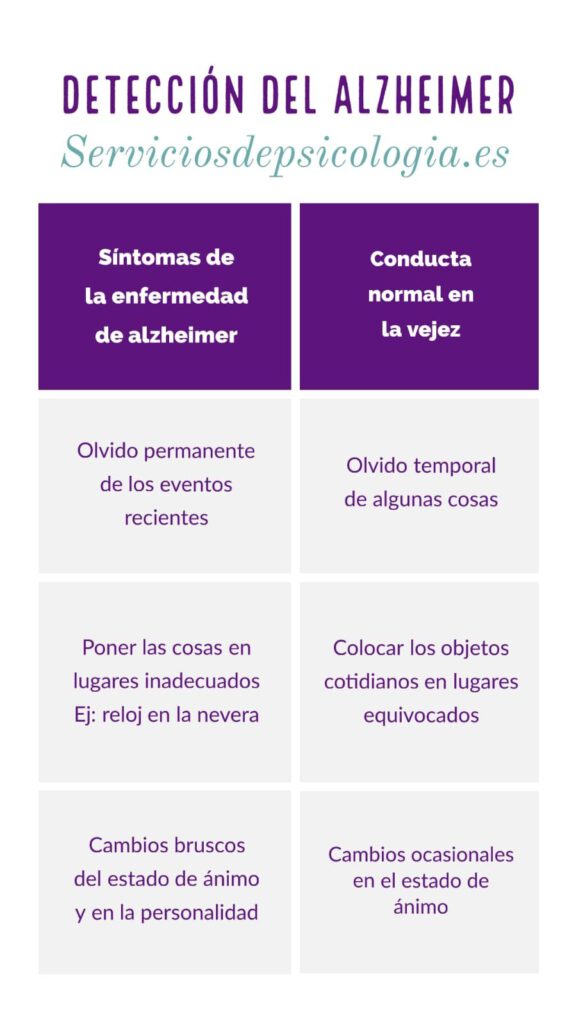
La persona olvida eventos recientes, hechos rutinarios y bien aprendidos por el sujeto. La percepción de su medio ambiente se ve disminuida, lo mismo que la memoria en cuanto al tiempo y el espacio se ve afectada. Del mismo modo surgen otros detalles como son una disminución en la concentración y una fatiga cada vez más notoria. Se presentan cambios de humor y síntomas de depresión con apatía, pérdida de iniciativa y falta de interés y también es común que las actividades complejas que antes hacía sin dificultad, ahora le suponga mucho más esfuerzo y le genere ansiedad, junto a ello, a la persona se le comienza a notar inquieta y mostrando agitación.
Al tiempo, los aspectos de la memoria empiezan progresivamente a fallar. Comienzan a surgir problemas de lenguaje (afasia), funciones aprendidas (apraxia) y reconocimiento (agnosia).
Afasia:
Dificultad en el lenguaje. A la persona le cuesta trabajo hablar, expresarse y darse a entender. Dice unas palabras por otras. Comprender lo que le dicen es cada vez más difícil para un enfermo de Alzheimer.
Apraxia:
La apraxia se refiere a las dificultades que presenta para llevar a cabo funciones aprendidas. La persona no puede ni sabe cómo vestirse, no sabe utilizar los cubiertos, etc.
Agnosia
Consiste en una pérdida de la capacidad para poder reconocer a las personas con las que convive. Y, aunque esta pérdida no es total, pues de cierto modo aún reconoce ambientes familiares y conserva la orientación personal (sabe su nombre, edad, lugar de nacimiento), sus desaciertos son cada vez más frecuentes. Por otra parte, se torna descuidado en su higiene personal. La capacidad para el pensamiento abstracto y la habilidad para llevar a cabo operaciones de cálculo desaparecen por completo.
Y en las últimas etapas, se presenta una amplia y marcada afectación de todas y cada una de las facultades intelectuales.
Cómo detectar el Alzheimer y métodos para tratarlo
La pérdida de memoria suele ser la primera queja que manifiesta el paciente o los familiares perciben, aunque la atención, la concentración, la orientación en tiempo y espacio, resolución de operaciones matemáticas entre otras también se van a ver afectadas a medida que la enfermedad avance. Este deterioro de las facultades cognitivas imposibilita la capacidad del paciente de vivir de manera autónoma. Una vez que los familiares detecten estos síntomas, es más que recomendable que lleven al paciente a un especialista, que le haga las pruebas necesarias y dictamine si posee alzhéimer o cualquier otro tipo de demencia.
Es necesario disponer de herramientas neuropsicológicas que faciliten el diagnóstico de la EA (alzhéimer) en fases tempranas, ya que la detección y el tratamiento precoz aumentan la probabilidad de retrasar la progresión de esta enfermedad. Estas herramientas que se puedan aplicar de una manera fácil y rápida. Las pruebas de memoria y de lenguaje son bastante efectivos a la hora de discriminar a gente que sufre demencia de la que no, pero uno que evalúe las dos actividades seguramente tendría una mejor capacidad discriminativa.
¿Cómo tratar el Alzheimer?
El tratamiento del alzheimer involucra el tratamiento farmacológico, estimulación de la actividad y la orientación familiar. A su vez, el tratamiento farmacológico se refiere a medicamentos cuyo objetivo es mejorar los defectos cognitivos y otros destinados a corregir los trastornos conductuales, como son los antidepresivos, tranquilizantes… Estos deben ser administrados con prudencia, ya que pueden producir efectos inesperados.
Los pacientes deben realizar actividad física y mental, como es la gimnasia, el baile, labores domésticas, caminatas, juegos como el dominó, música, pintura… Todo esto bajo supervisión para evitar posibles accidentes, ya que a la degeneración cognitiva le sigue la motora. También, la pérdida de iniciativa del paciente puede hacer que no cumpla con sus actividades, por lo que es recomendable que las realice siempre en grupo o junto a otra persona, que le motive y le “obligue” a realizarlas.
La orientación familiar es fundamental para el tratamiento de esta enfermedad. Los trastornos conductuales del Alzhéimer causan desconcierto, angustia e irritación para los familiares. A su vez, estas reacciones pueden afectar a los trastornos de conductas de los pacientes aumentándolos. Por ello, es recomendable que el médico destine bastante tiempo para conversar y tratar a los pacientes del enfermo.
Terapia para pacientes de Alzheimer
Mediante las terapias se pretende reducir el impacto de la enfermedad, enlentecer el curso de la misma, retardar el deterioro cognitivo y controlar tanto la conducta como la aparición de complicaciones. Una de ellas, y en la que nos vamos a centrar, es la musicoterapia, que recientemente se está empezando a instaurar en hospitales, residencias…
No podemos curar la enfermedad pero sí afrontarla de la manera más adecuada para paliar los síntomas y garantizar la mejor calidad de vida posible a la persona y su entorno.
Ese es el reto de todos los profesionales que nos dedicamos a esto.
Para ello, y aunque sabemos que no existe una receta perfecta, compartimos a continuación algunos ingredientes que pueden ayudar mucho en esta tarea:
- Estimulación cognitiva para tratar de mantener las capacidades y ralentizar el deterioro en la medida que sea posible.
- Fomentar la autonomía, también en la medida de lo posible, con entornos facilitadores y productos de apoyo.
- Información, asesoramiento profesional y ayuda para el entorno más cercano.
- Escucha activa.
- Empatía.
- Cuidado individualizado y Atención centrada en la persona.
En definitiva, mimar hasta el infinito su calidad de vida. Más allá de cualquier etiqueta, de cualquier diagnóstico, tener siempre muy presente que no podemos ni debemos olvidar que sigue habiendo una persona.
La musicoterapia
La musicoterapia es la utilización de la música para conseguir objetivos terapéuticos: la restaura, mantiene y mejora la salud mental y física. Es la aplicación sistemática de la música, dirigida por un musicoterapeuta en un contexto terapéutico a fin de facilitar cambios en la conducta. Estos cambios ayudan a que el individuo en terapia se entienda mejor a sí mismo y a su propio mundo, llegando así a adaptarse mejor a la sociedad.
Este método reduce la depresión, la ansiedad ante las situaciones de estrés negativo, y aumenta el bienestar en los pacientes de gravo leve de esta demencia.
Hay diferentes tipos de musicoterapia
- Pasiva: el paciente se limita a escuchar.
- Activa, donde el paciente canta, toca algún instrumento
- Mixta: es una mezcla de las terapias anteriores.
- Receptiva: es el resultado de la escucha del paciente.
- Creativa: el paciente compone ritmos mediante la voz, instrumentos o movimientos corporales.
La música para los pacientes con demencia produce emociones y asociaciones que habían sido olvidadas, y dando al paciente acceso de nuevo a afectos y recuerdos, pensamientos y palabras que parecía que se habían olvidado.
Tras varios experimentos, se ha descubierto que cantar puede disminuir la tensión y la ansiedad, al ser una actividad alegre, puede lentificar la progresión de la enfermedad. Las canciones mejoran la memoria a corto plazo, y se han encontrado evidencias de que los enfermos con Alzheimer recuerdan mejor las palabras de las canciones que las del lenguaje hablado, ya sea nuevo o anterior. Escribir canciones mejora las deficiencias aparentes cognitivas de memoria y lenguaje; utiliza partes intactas del cerebro y así se compensan las partes afectadas. Además, para los pacientes retraídos emocionalmente, escribirlas da una oportunidad de expresar sentimientos emocionales profundos y reprimidos.